Die drei Arten der Traktion, die in der medizinischen und orthopädischen Versorgung eingesetzt werden, sind: Hauttraktion, Skeletttraktion und manuelle Traktion . Beide üben eine kontrollierte Zugkraft aus, um Knochen neu auszurichten, Nervenkompressionen zu lindern oder verletzte Strukturen zu immobilisieren. Sie unterscheiden sich jedoch grundlegend darin, wie diese Kraft angewendet wird, wie viel Belastung sie aushalten können und welche Erkrankungen sie behandeln. Die moderne Lieferung aller drei Arten wurde durch verändert elektrische Traktionsbetten und multifunktionale Traktionssysteme, die eine präzise, programmierbare Kraftanwendung sowohl im Krankenhaus- als auch im Rehabilitationsbereich ermöglichen.
Die drei Arten medizinischer Traktion definiert
Die Auswahl des richtigen Traktionstyps ist eine klinische Entscheidung, die auf der Schwere der Verletzung, dem Alter des Patienten, der anatomischen Lage und dem Behandlungsziel basiert. Die Verwendung der falschen Art – beispielsweise die Anwendung von Hautzug auf eine Fraktur, die eine Skelettstabilisierung erfordert – birgt das Risiko einer unzureichenden Reposition, Druckverletzungen oder einer neurovaskulären Beeinträchtigung.
Hauttraktion
Bei der Hauttraktion wird die Zugkraft indirekt durch die Haut und das Weichgewebe ausgeübt, indem Klebestreifen, Schaumstoffstiefel oder Bandagen verwendet werden, die an einem Gewicht oder einem mechanischen System befestigt sind. Die maximale sichere Belastung für die Hauttraktion beträgt im Allgemeinen 4–5 kg (8–11 lbs). bei Erwachsenen, da höhere Kräfte zu Hautschädigungen, Blasenbildung oder Nervenschäden an der Kontaktfläche führen.
Zu den gängigen klinischen Anwendungen gehören:
- Buck-Traktion – wird präoperativ bei Hüftfrakturen verwendet, um Muskelkrämpfe zu reduzieren und die Ausrichtung der Gliedmaßen aufrechtzuerhalten
- Russells Traktion – kombiniert vertikale und horizontale Züge bei Femurschaftfrakturen, vor allem bei Kindern
- Zervikale Hauttraktion – wird über ein Halfter angewendet, um zervikale Bandscheibenvorfälle im ambulanten Bereich zu entlasten
Hauttraktion gilt als a vorübergehende Maßnahme In den meisten orthopädischen Protokollen wird es typischerweise weniger als 48–72 Stunden vor dem chirurgischen Eingriff oder dem Übergang zur Skeletttraktion verwendet.
Skeletttraktion
Bei der Skeletttraktion wird die Kraft über einen chirurgisch eingeführten Stift, Draht oder eine Zange direkt auf den Knochen ausgeübt, wobei das Weichgewebe vollständig umgangen wird. Diese Methode kann nachhaltig sein Belastungen von 10–20 kg oder mehr Damit ist es der Standard für die Behandlung komplexer Femurfrakturen, Tibiakopffrakturen, Verletzungen der Halswirbelsäule und Fälle, in denen eine längere Traktion über Wochen hinweg erforderlich ist.
Zu den gängigsten Skelett-Traktionsaufbauten gehören:
- Steinmann-Pin- oder Kirschner-Draht-Zugkraft – ein Stahlstift, der durch den distalen Femur, die proximale Tibia oder den Calcaneus eingeführt und an einem Zugbogen- und Gewichtsseilsystem an einem befestigt ist Orthopädischer Traktionsrahmen
- Gardner-Wells-Zange – Wird bei Frakturen und Luxationen der Halswirbelsäule eingesetzt und wird in die äußere Schädeldecke eingeführt, um je nach Ausmaß und Schwere der Verletzung eine axiale Zugkraft der Halswirbelsäule von 3–15 kg auszuüben
- Halo-Traktion – ein Ring, der mit Stiften am Schädel befestigt wird und eine ambulante Traktion bei der Halswirbelsäulenbehandlung ermöglicht
Da die Traktion des Skeletts die Haut verletzt, Eine Infektion der Pin-Stelle ist die häufigste Komplikation , die je nach Technik, Dauer und Pflegeprotokoll an der Nadelstelle in 2–30 % der Fälle auftritt.
Manuelle Traktion
Die manuelle Traktion wird von den Händen eines Arztes – eines Physiotherapeuten, Chiropraktikers oder Osteopathen – ausgeübt, indem er das Körpergewicht und die Positionierung nutzt, um Ablenkungskräfte über ein Gelenk oder einen Wirbelsäulenabschnitt zu erzeugen. Obwohl ihm die nachhaltige, messbare Kraft mechanischer Traktion fehlt, Die manuelle Traktion bleibt ein Eingriff der ersten Wahl bei akuter zervikaler und lumbaler Radikulopathie in der ambulanten Rehabilitation, mit klinischen Belegen für eine kurzfristige Schmerzreduktion und verbesserte Mobilität.
Manuelle Traktion ist auch die Grundlage intermittierender mechanischer Traktionsprotokolle: Der Kraft-Ruhe-Kraft-Wechsel ahmt den Rhythmus der praktischen Mobilisierung nach, was Forschungsergebnissen zufolge bei Bandscheibenerkrankungen zu besseren Ergebnissen führt als kontinuierliche statische Traktion. Typische therapeutische Kräfte bei manuell äquivalenter mechanischer Traktion sind 7–15 kg für die Halswirbelsäule und 20–60 kg für die Lendenwirbelsäule Behandlung.
Medizinische Traktion: Klinische Indikationen und Kontraindikationen
Traktion ist nicht für alle Erkrankungen des Bewegungsapparates geeignet. Zu verstehen, wann Traktion angewendet und wann zurückgehalten werden sollte, ist ebenso wichtig wie die Kenntnis der Technik selbst.
| Zustand | Traktionstyp | Ziel | Beweisniveau |
| Zervikaler Bandscheibenvorfall mit Radikulopathie | Manuell / mechanisch | Dekompression der Nervenwurzel | Mäßig |
| Bandscheibenvorfall im Lendenbereich | Mechanisch (intermittierend) | Reduzierung des intradiskalen Drucks | Mäßig |
| Hüftfraktur (präoperativ) | Haut (Bucks) | Linderung von Krämpfen, Ausrichtung | Niedrig–Mittel |
| Fraktur des Femurschafts | Skelett | Bruchreposition und Halt | Hoch |
| Luxation der Halswirbelsäule | Skelett (tongs/halo) | Neuausrichtung der Wirbelsäule | Hoch |
| Skoliose (Cotrel-Traktion) | Skelett / Halo | Präoperative Kurvenkorrektur | Mäßig |
Klinische Indikationen für jede Art von medizinische Traktion mit therapeutischem Ziel und Evidenzgrad.
Absolute Kontraindikationen für die mechanische Traktion sind aktive Malignität der Wirbelsäule, Wirbelsäuleninstabilität, Wirbelfraktur, Osteoporose mit hohem Frakturrisiko und Schwangerschaft (bei Lendenwirbeltraktion). Zu den relativen Kontraindikationen gehören schwerer Bluthochdruck, akute entzündliche Arthritis und Klaustrophobie, die eine sichere Positionierung verhindern.
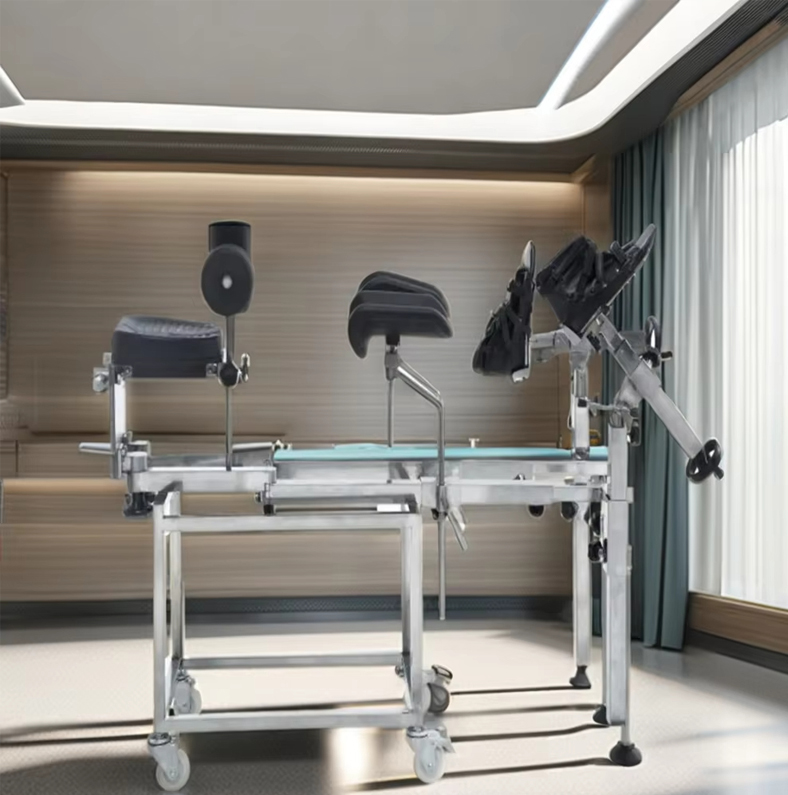
Orthopädischer Traktionsrahmen: Struktur, Funktion und Aufbau
Ein orthopädischer Traktionsrahmen ist das Strukturgerüst, das Seile, Rollen, Gewichte und Schienen in der präzisen geometrischen Konfiguration hält, die für eine effektive Traktion erforderlich ist. Ohne einen korrekt montierten und positionierten Rahmen werden selbst das richtige Zuggewicht und der richtige Vektor therapeutisch nutzlos oder sogar schädlich.
Kernkomponenten eines Traktionsrahmens
- Deckenträger oder Balkanrahmen: Eine horizontale Stange, die sich über die gesamte Länge des Krankenhausbetts erstreckt und von vertikalen Pfosten getragen wird, die am Bettrahmen festgeklemmt sind – bietet Befestigungspunkte für alle Riemenscheiben und Aufhängungsgeräte
- Riemenscheiben: Leiten Sie das Zugseil in den gewünschten Winkel um; Der Riemenscheibenwinkel bestimmt den Zugvektor – bereits eine Abweichung von 10° vom vorgesehenen Winkel kann die mechanische Wirkung auf die Frakturstelle erheblich verändern
- Thomas-Schiene oder Pearson-Aufsatz: eine Ring-Stab-Metallschiene, die den Ober- und Unterschenkel stützt und mit Skelettstifttraktion bei Femurfrakturen verwendet wird; Das Pearson-Kniebeugestück ermöglicht eine kontrollierte Kniebeugung bei längerer Femurtraktion
- Gewichtsträger und Gewichte: Kalibrierte Gewichte in 0,5-kg- oder 1-kg-Schritten ermöglichen eine präzise Ladungstitration; Das Gewicht muss frei hängen, ohne das Bett oder den Boden zu berühren, sonst geht die Zugkraft verloren
- Fußplatte und Gegenzugblock: Durch das Anheben des Fußendes des Bettes wird das Körpergewicht des Patienten als Gegenzug genutzt, sodass kein fester Fußblock erforderlich ist, der die Bewegung des Patienten einschränkt
Rahmenaufbau für die Skeletttraktion der unteren Gliedmaßen
Für einen Standard-Tibiastift-Traktionsaufbau zur Behandlung von Femurfrakturen:
- Montieren Sie den Balkan-Rahmen am Bett, wobei alle vier Pfosten fest angezogen sind
- Positionieren Sie die Thomas-Schiene so, dass der Ring eng am Sitzbeinhöcker anliegt, ohne ihn zu komprimieren
- Befestigen Sie das Pearson-Kniebeugestück bei etwa 20–30° Kniebeugung, um die hintere Kapsel zu entspannen
- Führen Sie das Zugseil vom Tibia-Pin-Bogen durch die Fußrolle und über eine Rolle am Bettende zu den hängenden Gewichten
- Heben Sie das Fußende des Bettes an 15–20 cm um durch die Schwerkraft Gegenzug zu erzeugen
- Stellen Sie sicher, dass das Seil geradlinig vom Stift zur Rolle verläuft – jede seitliche Abweichung verändert den Bruchreduktionsvektor
Das anfängliche Zuggewicht bei Femurfrakturen beträgt typischerweise 10 % des Körpergewichts , angepasst basierend auf der klinischen und radiologischen Beurteilung nach 24–48 Stunden.
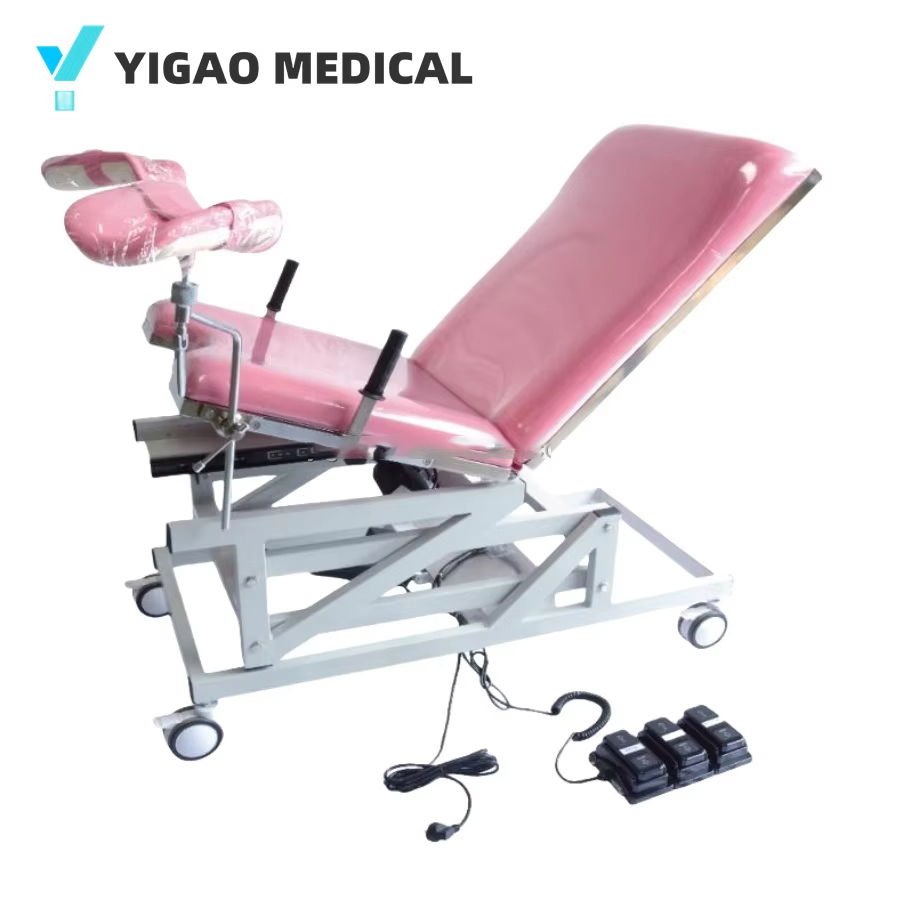
Elektrisches Traktionsbett: Merkmale, Vorteile und klinische Verwendung
Ein elektrisches Traktionsbett integriert motorisierte Traktionsmechanismen direkt in eine verstellbare Patientenbettplattform und ersetzt so das Schwerkraft-Gewichts- und Flaschenzugsystem herkömmlicher orthopädischer Rahmen digital gesteuerte, programmierbare Zugkraftabgabe . Moderne elektrische Traktionsbetten gehören weltweit zur Standardausrüstung in Physiotherapiekliniken, Wirbelsäulenrehabilitationszentren und orthopädischen Stationen in Krankenhäusern.
So funktioniert ein elektrisches Traktionsbett
Die motorisierte Zugeinheit des Bettes treibt über eine Leitspindel oder einen Servomechanismus ein Gurtsystem – Hals- oder Beckengurtsystem – an. Über ein digitales Bedienfeld kann der Arzt Folgendes einstellen:
- Zugkraft: einstellbar in Schritten von bis zu 0,5 kg, typischerweise im Bereich von 1–60 kg für die Lendenwirbeltraktion und 1–20 kg für die Halswirbeltraktion
- Traktionsmodus: statisch (kontinuierlich konstante Kraft), intermittierend (wechselnd zwischen Halte- und Ruhephasen) oder progressiv (allmählich zunehmende Kraft während einer Sitzung)
- Halte- und Ruhezeiten: Intermittierende Protokolle verwenden typischerweise Halteperioden von 30–60 Sekunden mit Ruhephasen von 10–20 Sekunden
- Gesamtsitzungsdauer: Standardsitzungen reichen von 15–30 Minuten je nach Indikation und Patientenverträglichkeit
- Behandlungswinkel: Bei vielen elektrischen Traktionsbetten lässt sich die Patientenplattform neigen, wodurch sich der Wirbelsäulenwinkel ändert und verschiedene Wirbelebenen gezielt angesprochen werden
Hauptvorteile gegenüber herkömmlichen Traktionsrahmen
Elektrische Traktionsbetten bieten erhebliche klinische und betriebliche Vorteile:
- Reproduzierbarkeit: Die Kraft wird elektronisch gemessen und konstant gehalten, wodurch die Variabilität manuell ausgeübter oder gewichtsbasierter Traktion eliminiert wird
- Sicherheitsabschaltung: Kraftmesszellen erkennen plötzliche Widerstandsänderungen (Bewegung des Patienten, Muskelkrämpfe) und unterbrechen die Zugkraft automatisch, wodurch das Verletzungsrisiko verringert wird
- Patientenkomfort: Motorisierte Plattformen ermöglichen eine reibungslose Positionsverstellung ohne manuelle Handhabung, was für Patienten mit akuten Schmerzen wichtig ist
- Datenprotokollierung: Fortgeschrittene Modelle zeichnen Kraft, Dauer und Sitzungsparameter elektronisch für die klinische Dokumentation auf
Multifunktionales Traktionsbett: Möglichkeiten und Auswahlhilfe
A multifunktionales Traktionsbett kombiniert elektrische Traktion mit einer ganzen Reihe einstellbarer Bettfunktionen – Höhenverstellung, Trendelenburg- und Gegentrendelenburg-Positionierung, Rückenlehnen- und Beinteilbeweglichkeit und häufig integrierte Wärmetherapie- oder Vibrationsmodule. Diese Betten sollen mehrere Geräte ersetzen auf einer einzigen Plattform, was sie zur bevorzugten Wahl für Wirbelsäulenrehabilitationszentren, orthopädische Stationen und Physiotherapiekliniken mit hohem Volumen macht.
Kernfunktionen eines multifunktionalen Traktionsbetts
| Funktion | Klinischer Zweck | Typische Spezifikation |
| Zervikale Traktion | Bandscheibendekompression, Radikulopathie | 0–20 kg, statisch/intermittierend |
| Traktion der Lendenwirbelsäule | Bandscheibenvorfall, Spinalkanalstenose | 0–60 kg, statisch/intermittierend/progressiv |
| Elektrische Höhenverstellung | Ergonomie des Arztes, Patiententransfer | Typischer Bereich: 45–90 cm |
| Bewegliche Rückenlehne | Positionsspezifische Traktion, Ruhepause nach der Behandlung | Bereich 0–75° |
| Beinteilverstellung | Positionierung der Hüfte und der Lendenwirbelsäule während der Traktion | Bereich 0–45° |
| Infrarot-/Wärmetherapie | Muskelentspannung vor der Traktion | 38–45°C Oberflächentemperatur |
| Design mit geteiltem Tisch | Schwerkraftunterstützte Lumbaldistraktion | Der untere Teil lässt sich selbstständig absenken |
Funktionen und klinische Zwecke einer multifunktionalen Traktionsbettplattform.
So wählen Sie ein multifunktionales Traktionsbett aus
Berücksichtigen Sie bei der Auswahl eines Traktionsbetts für eine klinische Einrichtung die folgenden Faktoren:
- Maximale Zuglast und Genauigkeit: Bestätigen Sie die angegebene maximale Kraft des Bettes und ob diese mit einer kalibrierten Kraftmessdose gemessen oder anhand des Motorstroms geschätzt wird – die Kraftmessdose ist deutlich genauer und für klinische Protokolle unerlässlich
- Gewichtskapazität der Plattform: Die Tragfähigkeit der Patientenplattform reicht von 150 kg bis 300 kg. Für bariatrische Einrichtungen sind Plattformen mit einer Mindesttragfähigkeit von 250 kg erforderlich
- Zervikale und lumbale Leistungsfähigkeit in einer Einheit: Ein Bett mit Doppelfunktion macht zwei separate Traktionstische überflüssig, wodurch Kosten und Stellfläche reduziert werden 40–50 % in kleinen bis mittleren Kliniken
- Benutzerfreundlichkeit des Bedienfelds: Touchscreen-Schnittstellen mit voreingestelltem Programmspeicher sparen Einrichtungszeit und reduzieren Fehler bei der Parametereingabe bei geschäftigen Kliniksitzungen
- Sicherheitsmerkmale: Achten Sie auf Neint-Aus-Tasten, die sowohl für den Patienten als auch für den Arzt zugänglich sind, eine automatische Kraftreduzierung bei Erkennung von Patientenbewegungen und Schnellverschlusssysteme für Gurte
- Wartung und Servicefreundlichkeit: Verfügbarkeit von Servicetechnikern und Ersatzteilen vor Ort bestätigen; Antriebsmechanismen und Wägezellen sind die Komponenten mit dem höchsten Verschleiß und erfordern in der Regel eine regelmäßige Kalibrierung alle 12 Monate in Großanlagen
Vergleich von Traktionsliefersystemen: Herkömmlicher Rahmen vs. elektrisch vs. multifunktional
| Funktion | Orthopädischer Traktionsrahmen | Elektrisches Traktionsbett | Multifunktionales Traktionsbett |
| Kraftkontrolle | Handbuch (Gewichte) | Elektronisch (Motor-Wägezelle) | Elektronisch (Motor-Wägezelle) |
| Präzision erzwingen | ±0,5–1,0 kg (Gewichtsschritte) | ±0,1–0,5 kg | ±0,1–0,5 kg |
| Traktionsmodi | Nur statisch | Statisch, intermittierend, progressiv | Statisch, intermittierend, progressiv |
| Skelett traction capability | Ja | Nein | Nein |
| Reha-/Physiotherapie-Einsatz | Begrenzt | Ja | Ja |
| Integrierte Bettfunktionen | Nein | Teilweise | Voll |
| Typische Kostenspanne | 200–800 $ (nur Rahmen) | 2.000–8.000 $ | 5.000–20.000 US-Dollar |
| Beste Einstellung | Stationäre orthopädische Abteilung | Ambulanz für Physiotherapie | Wirbelsäulenzentrum, Reha-Krankenhaus |
Vergleich von Traktionsabgabesystemen anhand wichtiger klinischer, technischer und Kostenparameter.
Sicherer Einsatz der Traktion: Klinische Protokolle und Überwachung
Unabhängig von der Traktionsart oder der verwendeten Ausrüstung hängt die Patientensicherheit von einer konsequenten klinischen Überwachung während jeder Sitzung ab. Zu den wichtigsten Protokollpunkten gehören:
- Grundlegende neurovaskuläre Beurteilung: Dokumentieren Sie den distalen Puls, das Gefühl und die motorische Funktion vor und nach jeder Traktionssitzung – jede Verschlechterung ist ein Grund für einen sofortigen Abbruch
- Krafttitration: Beginnen Sie immer um 30–50 % der angestrebten therapeutischen Kraft und steigern Sie sich schrittweise über 2–3 Sitzungen; Eine plötzliche Anwendung mit voller Kraft löst häufig einen schützenden Muskelkrampf aus, der die therapeutische Wirkung zunichte macht
- Patientenpositionierung: Die Traktion der Lendenwirbelsäule wird typischerweise mit gebeugten Hüften und Knien angewendet 60–90° um die Lordose der Lendenwirbelsäule abzuflachen und die Öffnung des Zwischenwirbelraums zu maximieren; Zervikale Traktion ist am effektivsten 15–25° Nackenbeugung für tiefere Halswirbelsäulen
- Ruhe nach der Traktion: Patienten sollten eine Zeit lang auf dem Rücken bleiben 5–10 Minuten nach mechanischer Traktion vor dem Stehen; Die durch die Traktion verursachten intradiskalen Druckänderungen verringern vorübergehend die Bandscheibenstabilität und erhöhen das Sturzrisiko, wenn der Patient sofort aufsteht
- Sitzungsfrequenz: Die meisten klinischen Protokolle empfehlen 3–5 Sitzungen pro Woche für 2–4 Wochen als Erstkurs, mit Neubewertung der Reaktion am Ende der zweiten Woche
Häufige Fehler bei der Traktionsanwendung und der Auswahl der Ausrüstung
- Anwenden einer kontinuierlichen Traktion, wo eine intermittierende Traktion angezeigt ist. Bei Bandscheibenvorfällen kann eine kontinuierliche Lumbaltraktion einen anhaltenden Muskelschutz hervorrufen, der den intradiskalen Druck eher erhöht als verringert. In den meisten veröffentlichten Protokollen wird der intermittierende Modus bei Bandscheibenerkrankungen klinisch bevorzugt.
- Verwendung eines Zugrahmens ohne korrekten Gegenzug. Wenn der Bettfuß nicht angehoben ist oder kein Gegenzuggurt verwendet wird, rutscht der Patient einfach in Richtung der Zugkraft und es wird keine wirksame Distraktionskraft am Zielgelenk erzeugt.
- Die Auswahl eines Multifunktionsbetts allein anhand der Funktionsliste. Die Genauigkeit der Wägezelle und die Qualität des Traktionsantriebsmechanismus bestimmen die klinischen Ergebnisse weitaus mehr als die Anzahl der aufgeführten Funktionen. Fordern Sie vor dem Kauf immer eine Kalibrierungsdokumentation und einen Test der Kraftgenauigkeit an.
- Vernachlässigung der Passform des Gurts für die Traktion der Lendenwirbelsäule. Ein falsch angepasster Beckengurt überträgt die Zugkraft auf die Beckenkämme oder die großen Trochanter und nicht auf die Lendenwirbelsäule, was zu Druckstellen führt und der Bandscheibe keinen therapeutischen Nutzen bringt.
- Anhaltende Traktion trotz fehlgeschlagener Symptomzentralisierung. Die mechanische Traktion bei lumbaler Radikulopathie sollte eine messbare Schmerzzentralisierung im Inneren zeigen 3–5 Sitzungen . Das Ausbleiben eines klinischen Ansprechens bis zur fünften Sitzung ist ein starker Indikator dafür, die Behandlung abzubrechen und die Diagnose neu zu beurteilen.